近年来,儿童恶性肿瘤发病率有逐年增长的趋势,已成为我国儿童死亡原因的第二位。放射治疗(RT)与手术、化疗并称为癌症治疗的三驾马车,放疗已成为儿童肿瘤的治疗不可或缺的重要手段。
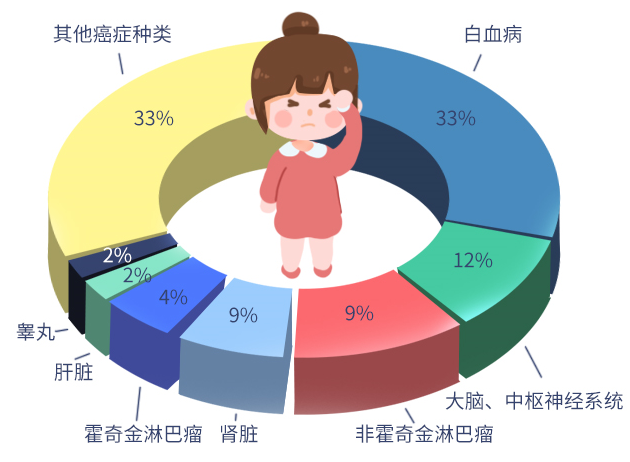
不容小觑的儿童肿瘤发病情况
2019年《柳叶刀肿瘤学》发布了首份评估儿童和青少年癌症的全球疾病负担报告,报告分析称,儿童癌症已成为全球第六大癌症负担,按国家划分,儿童癌症负担中国高居第二。
根据世界卫生组织国际癌症研究署2018年数据,全球约20.02万例儿童(0-14岁)恶性肿瘤新发病例,约5.59万恶性肿瘤死亡病例,发病占比如下。
儿童肿瘤的特点
与成年人恶性肿瘤不同,儿童恶性肿瘤多来源于间胚叶组织,约二分之一伴有先天畸形,早期多以发热、头痛或者发现无痛性的包块就诊,简单来说,儿童肿瘤具备以下几个特征:
- 发病低龄化:0-4岁儿童更易患病,是5-14岁的2倍,男性儿童发病率高于女性
- 生长速度快:部分肿瘤从一期发展到四期,最快只要三、四个月
- 恶性程度高:普遍因为发现较晚,且肿瘤与周围正常组织边界不清
- 放化疗敏感:治疗效果好于成年人,治疗后复发率较高,远期不良反应高于成人,大多数儿童肿瘤对于放射治疗敏感,但根据其敏感程度不同,可以分为:
- 高度敏感肿瘤:包括肾母细胞瘤、恶性淋巴瘤、急性白血病等;
- 中度敏感肿瘤:包括视网膜母细胞瘤、神经母细胞瘤、横纹肌肉瘤等;
- 低度敏感肿瘤:包括骨肉瘤、纤维肉瘤等。
常见儿童肿瘤的放射治疗
目前广泛运用的容积旋转调强放疗技术使照射靶区内剂量分布更均匀,根据靶区的形状进行照射,从而得到更好的周围组织保护效果。

尖端放疗技术如质子放疗,由于其特殊的物理学性质,在拟定射程末端后剂量强度急剧下降(布拉格峰),可进一步降低正常组织受量。

1)急性淋巴细胞白血病
最常见的儿童血液癌症,约占白血病的3/4,与其他白血病一样,白血病细胞的发生和发展起源在造血祖细胞或干细胞。
化疗是主要的治疗方法,放疗的运用价值体现在骨髓移植术前的全身照射,髓外复发的处理以及中枢神经系统白血病的预防和治疗。骨髓移植前需要将机体免疫反应进行最大程度的降低,这将导致术后的严重移植反应,骨髓移植前全身放疗联合化疗可以改善这一情况,同时进一步杀灭恶性肿瘤细胞。

2)霍奇金淋巴瘤
儿童霍奇金淋巴瘤是一种可治愈癌症,病初发生于一组淋巴结,以颈部淋巴结和锁骨上淋巴结常见,然后扩散到其他淋巴结。
化疗联合放疗目前作为该疾病的标准治疗方案,可使霍奇金淋巴瘤治愈率提高至90%以上。儿童霍奇金淋巴瘤的生物学行为和转归情况和成年人相似,治疗原则可参考常规方法。但考虑儿童对于放射治疗的远期损伤,照射剂量需要严格限制。

3)非霍奇金淋巴瘤
非霍奇金淋巴瘤是具有很强异质性的一组独立疾病的总称,在儿童肿瘤中位于第3位,7-11岁是高发年龄段,主要发生在淋巴结、脾脏、胸腺等淋巴器官。
所有类型的非霍奇金淋巴瘤需要接受大剂量化疗,放疗并不是该肿瘤预防治疗中的必要手段,但对于已经确诊合并中枢神经系统淋巴瘤的患者,需要进行放疗来控制肿瘤和改善生存质量。非霍奇金淋巴瘤患者经过化疗后进行骨髓移植可以改善预后,移植前的全身放疗处理同样适用。

4)神经母细胞瘤
发病率占儿童实体肿瘤发生率第1位,来源于交感神经节或者肾上腺的髓质,多发于2岁以内的婴幼儿,被称作“儿童肿瘤之王”。国内患者大部分确诊时为Ⅲ期或Ⅳ期,具有高度的侵袭性,预后差。
治疗以手术和化疗为主,放疗除了常规适应症应用以外,对于软组织和骨相关疼痛症状有良好的缓解作用。对于出现肝脏肿大的患者,在肝脏照射过程要注意肾脏的保护,对于出现全身转移的患者,自体或同种骨髓抑制作为挽救治疗手段,抑制前要进行全身照射
5)视网膜母细胞瘤
视网膜母细胞瘤是儿童最常见的眼眶内恶性肿瘤,多发于3岁以下的儿童,起源于神经上皮细胞,严重威胁患者的视力甚至生命,其发生可能和RB基因的失活和其他多种基因的损伤有关。
外照射放疗适用于局部治疗不彻底、多个肿瘤、肿瘤侵及玻璃体、肿瘤进展期等情况,当肿瘤出现颅内浸润或转移时需要进行全颅放疗。近年来调强放疗、质子放疗等新型放疗技术的运用越来越广泛,可沿着眼球高度适形照射,更好的保护周围组织。

6)胶质瘤
自神经上皮的肿瘤统称为脑胶质瘤,是最常见的原发性颅内肿瘤。儿童胶质瘤源好发于大脑半球,多见于幕下,典型表现为颅内压增高和肿瘤压迫所致的神经症状。
低级别胶质瘤首选手术治疗,手术切除不完全者可以进行局部放疗,3岁以内的儿童可暂时进行观察,待3岁以后进行放疗。高级别胶质瘤患者在术后均需要放化疗。近年有研究者将质子放疗技术运用于该疾病的治疗,根据局控率和生存率数据,具有明显的优势。

7)肾母细胞瘤
来源于后肾的胚基,可生长在肾脏任何位置,是儿童最常见的恶性肿瘤之一,常见于15岁以下的儿童,尤以3-4岁为多发,5年生存率达到80%以上。
放射治疗较早应用其治疗中。早期局限期患者首选手术,当肿瘤巨大手术难度大时,可以行术前放疗。Ⅰ、Ⅱ期术后也不需要放疗,Ⅲ期患者多出现腹膜转移和肝脏受侵,需要进行全腹照射,有研究表明患者的预后与放疗介入的时机有关,推荐术后10天内给予放疗,最晚不超过14天。

8)横纹肌肉瘤
横纹肌肉瘤来源于胚胎间叶细胞,可以生长于机体任何部位,多见于头颈部,发病率占儿童实体肿瘤的6%,多发于8岁前儿童,5年生存率达到70%以上。
主要使用手术和化疗控制局部原发病灶,横纹肌肉瘤对于放疗治疗敏感,可运用于各种期别的治疗中,包括原发灶照射,转移淋巴结区域照射和术后照射。当出现中枢神经系统侵犯时要进行全颅+脊髓照射,儿童往往不能耐受大剂量的长周期放疗方案。

9)髓母细胞瘤
是儿童较常见的颅内肿瘤,也是中枢神经系统恶性程度最高的肿瘤之一,约占儿童原发性脑肿瘤20%左右,后颅窝肿瘤的40%,发病高峰在10岁之前。
放射治疗是治疗髓母细胞瘤必不可少的手段之一,该肿瘤生长极为迅速,手术不易彻底切除,术后常规需要全脑全脊髓放疗以及瘤床强化放射,采用全量全脑全脊髓轴放疗并联合多元化疗科显著减少术后肿瘤的复发和转移,提高生存率。质子治疗在影响患者智力结果方面具有更大的优势。

关注儿童肿瘤,让专业点燃希望
随着各种先进治疗技术的飞速发展,如质子治疗技术,能更好地减少对周围正常器官的辐射,这对于减少儿童放疗并发症,减少脑照射对视力,听力,智力以及生长发育的影响,提高长期生活质量尤其重要;高剂量率的放射治疗设备,能在很短时间实现高效治疗,对于呼吸运动的管理,使放射射线误差在亚毫米级以内,这些先进的放疗技术,配合手术和化疗,能够让儿童肿瘤的治疗效果,产生质的提升,为儿童肿瘤患者带来更多生的希望!
Halcyon医用直线加速器,国械注准20183050514
TrueBeam_TrueBeam_STX_Edge医用直线加速器,国械注进20183052621
Probeam NMPA注册进行中
参考资料:
张道明,程丽萍,曾辉.放射治疗在儿童恶性肿瘤治疗中的应用[J].世界肿瘤研究,2018,8(3):87-94.
通讯作者:曾辉,武汉市普仁医院暨武汉科技大学附属普仁医院肿瘤科,肿瘤学(放化疗专业)博士,副主任医师,肿瘤科二病区主任,放疗学科带头人。